“A fascite plantar costuma doer mais nos primeiros passos do dia, aquela fisgada no calcanhar ao levantar da cama. A boa notícia é que a maioria dos casos resolve sem cirurgia.”
Dr. Ney Leal
A fascite plantar é a causa mais comum de dor no calcanhar em adultos e atinge cerca de 1 em cada 10 pessoas ao longo da vida. O paciente típico descreve aquela fisgada intensa no calcanhar nos primeiros passos ao acordar, que melhora depois de caminhar um pouco e volta ao final do dia. Não é frescura, não é apenas idade avançada, não é falta de alongamento isolado. É uma degeneração e sobrecarga da fáscia, aquela faixa espessa de tecido que liga o calcanhar aos dedos e sustenta o arco do pé.
A boa notícia: mais de 80% dos pacientes melhoram com tratamento conservador, sem cirurgia. Porém precisa de paciência. Estudos mostram que a resolução completa pode levar de 6 a 18 meses quando o tratamento é bem conduzido, com escalonamento correto das terapias. Nesse texto eu explico o que é essa condição, por que ela aparece, como reconhecer, qual o tratamento atual baseado em evidência, e quando vale procurar um médico especialista em dor em vez de seguir tentando em casa.
O que é fascite plantar
A fascite plantar é uma lesão por sobrecarga da fáscia plantar, uma estrutura fibrosa espessa que se estende do osso calcâneo até os dedos do pé. Essa fáscia funciona como uma corda de arco: quando você dá o passo, ela tensiona e devolve energia elástica, ajudando a propulsionar o corpo. Quando a carga é repetitiva demais ou o pé tem uma biomecânica desfavorável, aparecem microlesões na inserção da fáscia no calcâneo.
Embora o nome termine em “ite” (sufixo de inflamação), estudos histológicos mostram que essa condição é, na maioria dos casos, uma degeneração crônica do tecido, com pouca inflamação clássica. Isso muda toda a abordagem: simplesmente tomar anti-inflamatório geralmente não resolve a raiz do problema [1].
Uma analogia útil
Pense numa corda de violão que você estica e solta várias vezes por dia, ano após ano. Em algum ponto ela começa a desfiar na parte que fica mais tensionada. A fascite plantar é justamente isso: uma estrutura desenhada pra aguentar carga, que falha por fadiga quando a demanda passa da conta.

Por que ela aparece: causas e fatores de risco
A condição não tem causa única. Geralmente vários fatores somam ao mesmo tempo. Os principais são:
Sobrecarga mecânica
- Ficar muitas horas em pé, principalmente em piso duro (profissionais de saúde, garçons, professores, cabeleireiros — grupos clássicos de fascite plantar)
- Corrida de longa distância ou aumento rápido de quilometragem
- Saltos, dança, caminhadas longas sem condicionamento
- Caminhar descalço em superfícies duras por longos períodos
Fatores biomecânicos do pé
- Pé plano (arco baixo) aumenta tensão na fáscia e favorece fascite plantar
- Pé cavo (arco muito alto) também sobrecarrega pela distribuição irregular e aumenta o risco de fascite plantar
- Encurtamento do tendão de Aquiles e da panturrilha
- Pisada pronada ou supinada em excesso
Fatores gerais
- Sobrepeso e obesidade (cada quilo a mais multiplica a carga no calcanhar e favorece fascite plantar)
- Idade entre 40 e 60 anos (pico de incidência da fascite plantar)
- Calçado inadequado (chinelo sem amortecimento, sapato raso o dia inteiro)
- Doenças reumatológicas associadas (espondilite anquilosante, artrite reativa) também podem desencadear fascite plantar
Geralmente a pessoa afetada tem mais de um fator somado. O profissional que trabalha em pé, com sobrepeso leve e pé plano, por exemplo, está no grupo de risco clássico.

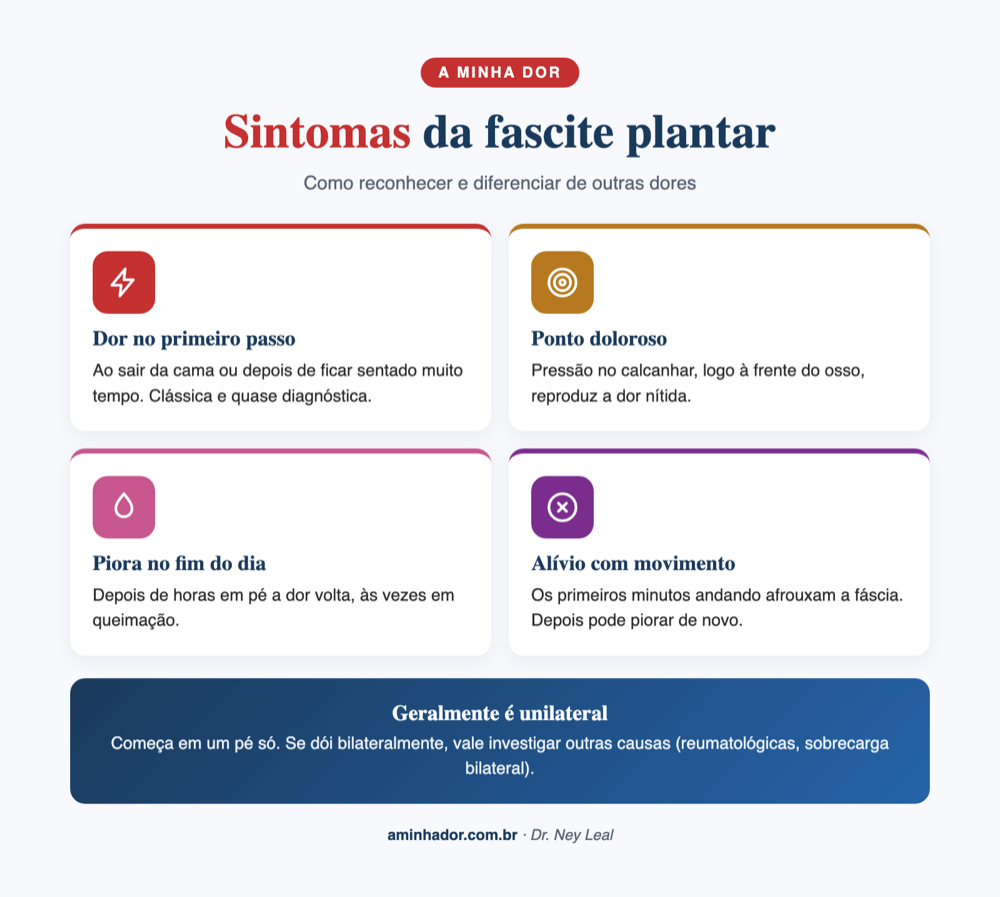
Fascite plantar sintomas: como reconhecer
O quadro clínico é bem característico. A maioria dos pacientes relata:
Dor nos primeiros passos do dia
Esse é o sintoma mais típico da fascite plantar. Ao acordar, quando a pessoa pisa no chão pela primeira vez, surge aquela pontada no calcanhar, frequentemente na face medial (parte interna). Depois de alguns passos a dor melhora. Isso acontece porque, durante o sono, a fáscia fica retraída; ao pisar, ela estira bruscamente sobre as microlesões.
Piora após repouso
O mesmo padrão se repete quando a pessoa fica sentada muito tempo e levanta: os primeiros passos doem. Em consultório, em dia de atendimento longo, é comum o paciente sair da sala de espera mancando nas primeiras passadas.
Dor que piora ao final do dia
Com o acúmulo de carga ao longo das horas, a dor pode voltar à noite. Geralmente não é aquela pontada aguda da manhã, mas um incômodo mais difuso no calcanhar e planta do pé.
Dor pontual ao apertar o calcanhar
No exame físico, ao pressionar a região medial do calcanhar (onde a fáscia se insere no osso), a dor é reproduzida. Esse teste orienta o diagnóstico clínico.
Sem inchaço, sem vermelhidão, sem calor
Apesar do nome sugerir inflamação, geralmente não há sinais inflamatórios visíveis. Isso é diferente de, por exemplo, uma bursite ou uma tendinite aguda. Se você tem calor, vermelhidão importante, inchaço grande ou febre, é hora de afastar outras causas.
É grave? Tem cura?
Fascite plantar é grave?
Não é grave no sentido de risco à vida ou de progressão pra algo perigoso. Mas é uma condição que atrapalha significativamente a qualidade de vida. O paciente deixa de caminhar, ganha peso, desenvolve dor em outras regiões por compensação (joelho, quadril, coluna lombar), e às vezes entra num ciclo de dor crônica se não for bem tratado.
O risco maior é a cronificação: quando o problema persiste por mais de 6 meses sem tratamento adequado, as chances de resolução apenas com medidas conservadoras simples caem. Por isso vale procurar ajuda antes de 3 meses de sintomas persistentes.
Fascite plantar tem cura?
Sim, a grande maioria dos casos (mais de 80%) resolve totalmente com tratamento conservador dentro de 6 a 18 meses. Essa resolução pode ser acelerada com escalonamento correto das terapias, como veremos adiante. Os casos considerados refratários, que não respondem a nenhuma das linhas de tratamento por mais de 12 meses, representam menos de 10% do total, e hoje existem opções adicionais (infiltração com PRP, ondas de choque focadas, em último caso cirurgia endoscópica) [2].
Como o diagnóstico é feito
O diagnóstico é essencialmente clínico. A história típica somada ao exame físico específico fecham o diagnóstico na maioria dos casos.
Exame físico
- Palpação dolorosa da inserção medial da fáscia no calcâneo (sinal cardinal)
- Dorsiflexão passiva do hálux piora a dor (windlass test)
- Avaliação do arco plantar, do alinhamento do retropé e do comprimento do tendão de Aquiles
Quando pedir exame de imagem
Geralmente não é necessário pedir imagem pra confirmar. Reservamos exames pra:
- Ecografia (ultrassom): confirma espessamento da fáscia (>4 mm na inserção) e pode guiar infiltração, caso indicada. É o exame mais útil na prática.
- Radiografia (raio-X): geralmente pedida quando há suspeita de fratura por estresse ou pra afastar outras causas. Esporão de calcâneo aparece em muitos pacientes com fascite, mas não causa a dor por si só. Ou seja, ter esporão na radiografia não significa que ele é o responsável pelo sintoma [3].
- Ressonância magnética: reservada a casos atípicos, falha de tratamento ou suspeita de lesão associada (ruptura de fáscia, neuropatia, tumor).
Uma observação importante: em pacientes que já passaram por várias consultas sem melhora, vale investigar diagnósticos diferenciais. Síndrome do túnel do tarso, fratura por estresse do calcâneo, tendinopatia do flexor longo dos dedos e radiculopatia S1 podem simular o quadro e atrasar o diagnóstico correto.
Fascite plantar tratamento: do simples ao avançado
O fascite plantar tratamento atual segue uma lógica de escalonamento: começa com medidas simples e baratas, avança progressivamente para opções mais específicas, reservando procedimentos invasivos apenas pra casos que não respondem. Uma revisão abrangente publicada em 2025 organiza as opções em quatro fases de intervenção, do menor risco ao maior [4]. O objetivo é combinar alívio de sintoma, resolução da lesão e prevenção de recidiva.
Fase 1: tratamento conservador de primeira linha
Essa é a base. Todo paciente começa aqui, e a maioria resolve sem precisar ir além.
- Alongamento da fáscia plantar e da panturrilha: fazer pela manhã, antes de pisar no chão. Passar a mão pela sola do pé esticando os dedos pra cima, 30 segundos, 3 repetições. Alongamento do tendão de Aquiles contra a parede, 30 segundos por perna, 3 repetições.
- Gelo local: após períodos de maior sobrecarga, aplicar gelo por 15 a 20 minutos na região dolorosa. Uma dica prática é rolar uma garrafa PET congelada sob o pé.
- Modificação de calçado: abandonar chinelos rasos e sapatos sem amortecimento. Usar tênis com bom suporte de arco mesmo em casa, especialmente nas primeiras horas do dia.
- Palmilha ortopédica: prefabricada ou sob medida, ela redistribui a carga e reduz tensão na fáscia. Estudos mostram benefício consistente, principalmente em pacientes com alteração biomecânica do pé [5].
- Controle de peso: quando há sobrepeso, perder 5 a 10% do peso corporal reduz carga significativamente no calcanhar.
A maioria dos pacientes que segue essas medidas com disciplina por 8 a 12 semanas melhora substancialmente. A chave é consistência, não intensidade.
Fase 2: intervenções intermediárias
Quando a fase 1 não resolve em 8 a 12 semanas, entramos em recursos mais específicos:
- Fisioterapia especializada: com técnicas de liberação miofascial, mobilização articular do pé e fortalecimento da musculatura intrínseca (exercícios “toalha”, “puxar pedrinhas com os dedos”). Também se inclui aí o trabalho excêntrico da panturrilha.
- Laser de alta potência ou baixo nível: tem evidência moderada de benefício adicional em associação à fisioterapia, embora ainda sem superioridade consistente entre modalidades [6].
- Ultrassom terapêutico: estudos mostram redução de dor e melhora funcional quando somado a outras medidas [7].
- Agulhamento seco (dry needling): atua em pontos-gatilho da panturrilha e da fáscia, com benefício modesto adicional.
Fase 3: terapia por ondas de choque
Quando as duas fases anteriores não resolvem, a terapia por ondas de choque extracorpórea (ESWT) é a opção com a melhor evidência científica atual em casos crônicos. Uma meta-análise de alta qualidade publicada em 2023 demonstrou que as ondas de choque têm efeito grande sobre dor e função tanto a curto quanto a longo prazo, diferentemente do que acontece em outras tendinopatias [8].
Outro estudo de 2024 comparou ondas de choque com infiltração de corticoide e encontrou superioridade das ondas de choque aos 3 e 6 meses, com menos efeitos adversos [9]. Ou seja, é a opção intervencionista com melhor custo-benefício atualmente. Uso ondas de choque em consultório em pacientes que já passaram dos 3 meses de tratamento conservador e não melhoraram o suficiente. Geralmente são 3 a 5 sessões, com intervalos semanais. Expliquei essa tecnologia em detalhes em um texto dedicado.
Fase 4: infiltrações
Quando necessário, a infiltração guiada por ultrassom é uma opção pra casos refratários. As modalidades atuais são:
- Infiltração com corticoide: tem efeito rápido mas de curta duração (6 a 8 semanas), e com risco de atrofia do coxim gorduroso e até ruptura da fáscia se feita repetidas vezes. Hoje é reservada a situações específicas.
- Infiltração com plasma rico em plaquetas (PRP): meta-análise de 2024 mostrou superioridade do PRP sobre corticoide em redução de dor e melhora funcional a médio e longo prazo [10]. Envolve coletar sangue do paciente, centrifugar, separar a fração rica em plaquetas, e injetar no local. Mais duradouro que o corticoide.
- Proloterapia com dextrose: outra opção regenerativa, com evidência razoável em casos refratários.
Último recurso: cirurgia
A cirurgia é reservada a menos de 5% dos casos, que persistem após pelo menos 12 meses de tratamento conservador e intervencionista bem conduzidos. A técnica mais comum atual é a fasciotomia endoscópica, com resultados satisfatórios na maioria dos casos. Importante: cirurgia não é “atalho” em fascite plantar. Os resultados em casos precoces operados costumam ser inferiores aos do tratamento conservador bem feito.

Qual antiinflamatório ajuda
Uma dúvida frequente é qual antiinflamatório tomar pra fascite plantar. Como já comentei, a condição tem mais componente degenerativo do que inflamatório clássico, e por isso o anti-inflamatório isolado não resolve a causa. Porém, em fase de dor intensa, pode ajudar no controle sintomático por períodos curtos (5 a 10 dias).
As opções mais usadas pra controle sintomático são:
- Anti-inflamatórios não esteroides (ibuprofeno, naproxeno, diclofenaco) por via oral, em dose e tempo definidos pelo médico
- Anti-inflamatórios tópicos (diclofenaco gel, cetoprofeno gel) aplicados na região
Dois cuidados importantes: não usar continuamente (risco gastrointestinal, renal e cardiovascular), e nunca substituir o tratamento de base (alongamento, palmilha, fisioterapia) pelo remédio. O anti-inflamatório é muleta pra fase aguda, não a solução.
Prevenção e autocuidado no dia a dia
Algumas medidas simples reduzem o risco de fascite plantar ou de recidiva após melhora clínica. As principais orientações preventivas que passo aos pacientes são:
- Escolher bem o calçado: mesmo em casa, evitar pé descalço no piso duro por longos períodos. Ter um tênis com amortecimento pra uso doméstico faz diferença.
- Não aumentar carga brusca: quem vai começar a correr deve progredir devagar, não triplicar a quilometragem de uma semana pra outra.
- Alongar panturrilha e fáscia regularmente: 5 minutos de manhã, mesmo sem dor, são suficientes em manutenção.
- Manter peso saudável: é um dos fatores mais consistentes nos estudos epidemiológicos.
- Tratar precocemente: aquela fisguinha no calcanhar que parece nada, ignorada por 6 meses, pode virar quadro crônico. Abordar na primeira semana é sempre mais fácil.
Quando procurar um especialista em dor
Minha recomendação, como médico especialista em dor, é procurar ajuda profissional nos seguintes cenários:
- Dor no calcanhar que persiste por mais de 4 semanas apesar de repouso relativo, alongamento e calçado adequado
- Dor que já atrapalha atividades diárias, sono ou trabalho
- Tentativa de tratamento há mais de 3 meses sem melhora significativa
- Dor bilateral ou com sintomas atípicos (queimação, dormência, fraqueza)
- Suspeita de ruptura ou piora súbita
O especialista em dor combina diagnóstico diferencial, escalonamento correto das terapias, procedimentos intervencionistas (ondas de choque, infiltração guiada) e abordagem integrativa. Evita o que vejo frequentemente no consultório: paciente que passou 2 anos tomando anti-inflamatório ocasional sem nunca ter feito alongamento correto nem usado palmilha adequada.
Conhece alguém que acorda com dor no calcanhar todo dia? Compartilhe esse texto. Informação boa é o primeiro passo pro tratamento certo.
Referências científicas
- Tseng WC, Chen YC, Lee TM, Chen WS. Plantar Fasciitis: An Updated Review. J Med Ultrasound. 2023;31(4):268-274. doi:10.4103/jmu.jmu_2_23
- Boob MA, Phansopkar P, Somaiya KJ. Physiotherapeutic Interventions for Individuals Suffering From Plantar Fasciitis: A Systematic Review. Cureus. 2023;15(7):e42740. doi:10.7759/cureus.42740
- Guimarães JS, Arcanjo FL, Leporace G, et al. Effects of therapeutic interventions on pain due to plantar fasciitis: A systematic review and meta-analysis. Clin Rehabil. 2023;37(6):727-746. doi:10.1177/02692155221143865
- Nweke TC. Comprehensive Review and Evidence-Based Treatment Framework for Optimizing Plantar Fasciitis Diagnosis and Management. Cureus. 2025;17(7):e88745. doi:10.7759/cureus.88745
- Boob MA, Phansopkar P, Somaiya KJ. Physiotherapeutic Interventions for Individuals Suffering From Plantar Fasciitis: A Systematic Review. Cureus. 2023;15(7):e42740. doi:10.7759/cureus.42740
- Saleh MS, Shahien M, Mortada H, et al. High-intensity versus low-level laser in musculoskeletal disorders. Lasers Med Sci. 2024;39(1):179. doi:10.1007/s10103-024-04111-1
- Alhakami AM, Babkair RA, Sahely A, Nuhmani S. Effectiveness of therapeutic ultrasound on reducing pain intensity and functional disability in patients with plantar fasciitis: a systematic review of randomised controlled trials. PeerJ. 2024;12:e17147. doi:10.7717/peerj.17147
- Charles R, Fang L, Zhu R, Wang J. The effectiveness of shockwave therapy on patellar tendinopathy, Achilles tendinopathy, and plantar fasciitis: a systematic review and meta-analysis. Front Immunol. 2023;14:1193835. doi:10.3389/fimmu.2023.1193835
- Cortés-Pérez I, Moreno-Montilla L, Ibáñez-Vera AJ, et al. Efficacy of extracorporeal shockwave therapy, compared to corticosteroid injections, on pain, plantar fascia thickness and foot function in patients with plantar fasciitis: A systematic review and meta-analysis. Clin Rehabil. 2024;38(8):1023-1043. doi:10.1177/02692155241253779
- Herber A, Covarrubias O, Daher M, Tung WS, Gianakos AL. Platelet rich plasma therapy versus other modalities for treatment of plantar fasciitis: A systematic review and meta-analysis. Foot Ankle Surg. 2024;30(4):285-293. doi:10.1016/j.fas.2024.02.004
Nota informativa: as informações deste blog têm caráter exclusivamente educativo e não substituem a consulta médica presencial. Cada caso de fascite plantar tem particularidades que só a avaliação individual permite ajustar. Sempre procure um especialista em dor para avaliação personalizada e conduta adequada.
Perguntas frequentes
Fascite plantar tem cura definitiva?
Sim. Mais de 80% dos pacientes resolvem completamente com tratamento conservador bem conduzido, em geral entre 6 e 18 meses. Cura significa desaparecimento dos sintomas e retomada da atividade normal. Manter hábitos de prevenção (calçado adequado, alongamento, peso saudável) reduz o risco de recidiva.
Qual antiinflamatório é melhor pra fascite plantar?
Não existe anti-inflamatório “ideal” pra fascite plantar, porque a condição é mais degenerativa do que inflamatória. Na fase de dor intensa, o médico pode indicar AINEs orais (ibuprofeno, naproxeno, diclofenaco) por 5 a 10 dias, ou formulações tópicas. O mais importante é tratar a causa com alongamento, palmilha e escalonamento correto, usando o remédio só como apoio.
Palmilha resolve a fascite plantar?
Palmilha sozinha raramente resolve em casos já instalados, mas é um componente importante do tratamento. Estudos mostram que ela reduz dor e melhora função quando somada a alongamento, fisioterapia e, quando necessário, intervenções específicas. Em pacientes com pé plano ou pé cavo acentuado, a palmilha personalizada tende a funcionar melhor que a prefabricada.
O esporão de calcâneo é a causa da fascite plantar?
Não. Esporão aparece em cerca de metade das pessoas com fascite plantar, mas também em muita gente sem dor nenhuma. O esporão é consequência da tração crônica da fáscia no osso, não a causa da fascite plantar. Por isso, retirar o esporão cirurgicamente não é a solução pra fascite plantar.
Posso correr com fascite plantar?
Na fase aguda, com dor significativa, é melhor substituir corrida por atividades de baixo impacto (bicicleta, natação, elíptico) por algumas semanas. Conforme a dor cede com o tratamento, pode-se retomar corrida progressivamente, com atenção a calçado adequado, progressão lenta de quilometragem e trabalho de fortalecimento. Parar totalmente de se movimentar também não é bom.
Ondas de choque doem?
Algumas pessoas sentem desconforto durante a aplicação, principalmente nas primeiras sessões, mas geralmente é tolerável e passageiro. Após a sessão pode haver dor leve no local por 24 a 48 horas, que responde bem a analgésicos comuns e gelo. É uma terapia não invasiva, ambulatorial, sem anestesia na maioria dos casos.
Quanto tempo leva pra fascite plantar melhorar?
Varia bastante. Muitos pacientes já notam melhora significativa em 6 a 12 semanas com tratamento conservador bem seguido. A resolução completa pode levar de 6 a 18 meses nos casos mais arraigados. Quanto mais precoce o tratamento, mais rápida costuma ser a resposta.
Artigo escrito pelo Dr. Ney Leal, CRM RS 27065 | RQE Anestesiologia 17031 | RQE Dor 41074. Médico anestesista especialista em Tratamento da Dor, SINDOR – Porto Alegre, RS. As informações têm caráter educativo e não substituem a consulta médica.
Conhece alguém que acorda com dor no calcanhar todo dia? Compartilhe esse texto. Informação boa é o primeiro passo pro tratamento certo.


