

“Não é só peso nos joelhos. O tecido adiposo é um órgão ativo que sustenta a dor. E a dor mantém o peso. Quebrar o ciclo é possível.”
Dr. Ney Leal
Neste artigo
- Por que obesidade dói mais do que parece
- IMC, dor articular e a conta que não fecha
- Obesidade e fibromialgia: um ciclo que se retroalimenta
- O eixo invisível: sono, cortisol e ganho de peso
- Perder 5 a 10% do peso: por que esse número importa
- Estratégias realistas pra quebrar o ciclo
- Quando procurar médico da dor e endocrinologista juntos
- Referências científicas
- Perguntas frequentes
A relação entre obesidade e dor crônica é bidirecional: o tecido adiposo em excesso libera substâncias inflamatórias que sensibilizam nervos da dor. A relação entre obesidade e dor crônica é bidirecional: o tecido adiposo em excesso libera substâncias inflamatórias que sensibilizam nervos da dor, e a dor crônica facilita o ganho de peso. Quem convive com obesidade e dor crônica já ouviu a frase mil vezes: “emagreça que a dor passa”. Vinda do ortopedista, do clínico, do familiar, da academia. O problema é que a frase, simples assim, nem é justa nem é verdadeira. Não é justa porque pressupõe que quem está com dor não tentou. E não é verdadeira porque o que liga obesidade e dor não é só mecânica, é química.
A obesidade e a dor crônica se alimentam uma da outra por uma via bidirecional, que é preciso entender pra conseguir sair dela. De um lado, o tecido adiposo em excesso não é só “armazenamento” passivo de gordura: é um órgão endócrino ativo, que secreta substâncias pró-inflamatórias capazes de sensibilizar os nervos que carregam o sinal de dor. Do outro, a dor crônica traz junto uma cascata de inatividade, sono ruim, estresse, alterações hormonais e uso de medicações que, juntos, empurram o peso pra cima.
Esse texto explica como o ciclo se instala, o que a ciência já mostrou sobre a relação entre os dois, por que perder 5 a 10% do peso pode mudar o quadro mesmo sem mudança radical no IMC, e quais estratégias realistas funcionam pra quebrar o ciclo sem empurrar o paciente pra culpa de não conseguir.
Obesidade e dor crônica: por que dói mais do que parece
O tecido adiposo como órgão inflamatório
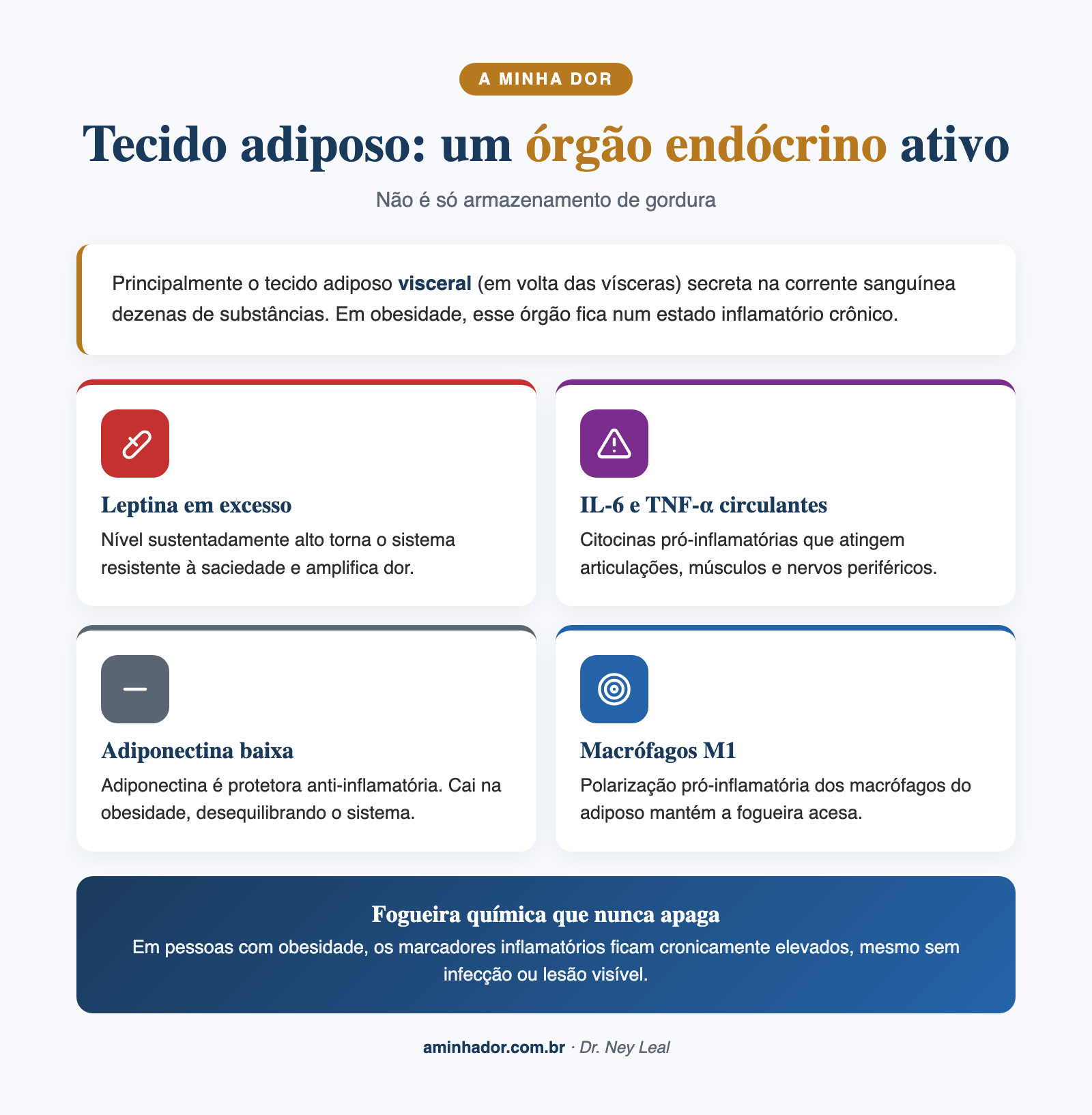
Durante muito tempo se pensou que gordura era só reserva de energia. Hoje a gente sabe que o tecido adiposo, principalmente o visceral (o que fica em volta das vísceras, na barriga), funciona como um órgão endócrino. Ele produz e libera na corrente sanguínea dezenas de substâncias chamadas adipocinas, entre elas leptina, adiponectina, resistina e visfatina, além de citocinas pró-inflamatórias como interleucina-6 (IL-6) e fator de necrose tumoral alfa (TNF-α).
Revisões recentes consolidam esse entendimento: em pessoas com obesidade, o tecido adiposo branco fica num estado de inflamação de baixo grau crônica, com polarização de macrófagos pro perfil pró-inflamatório e liberação sustentada dessas adipocinas[1][2]. É uma fogueira que não apaga, queimando num fogo baixo, o tempo todo, por trás dos bastidores.
Adipocinas e sensibilização do sistema de dor
Onde isso encontra a dor? O sistema nervoso que carrega o sinal de dor (os nociceptores e as vias centrais) é sensível a esse ambiente inflamatório. A leptina, a IL-6 e o TNF-α, quando ficam cronicamente elevados, aumentam a excitabilidade dos nociceptores e ampliam os sinais no corno dorsal da medula. Na prática, isso significa: estímulos que antes não doíam passam a doer, dores que antes eram leves ficam intensas, e a capacidade do próprio corpo de modular a dor fica prejudicada.
É por isso que pessoas com obesidade não só têm mais dor em articulações de carga, onde a sobrecarga mecânica é óbvia, como também têm mais dor generalizada, mais fibromialgia, mais enxaqueca crônica e mais lombalgia mesmo quando a imagem não mostra alteração grosseira. A conexão mecânica existe. A conexão inflamatória, muitas vezes, pesa mais.

IMC, dor articular e a conta que não fecha
Cada quilo extra nos joelhos e na coluna
Quando a pessoa caminha, cada joelho recebe cerca de três a quatro vezes o peso corporal a cada passo. Ao descer uma escada, a carga pode chegar a seis ou sete vezes. Isso significa que cada quilo a mais no peso corporal se traduz em quatro quilos extras de carga articular em cada passo dado. Multiplica isso pelos dez mil passos que a gente dá num dia médio e dá pra entender por que o joelho sofre.
O mesmo vale pra coluna lombar, pro quadril e pro tornozelo. Mas não é só a carga por passo: é a carga acumulada ao longo dos anos, o desgaste cartilaginoso que ela produz, e a inflamação crônica que cerca tudo isso. Uma revisão de 2024 sobre fibrose articular induzida pela obesidade mostra que o impacto é duplo: mecânico mais metabólico[3].
Osteoartrite de joelho: o exemplo mais estudado
A osteoartrite de joelho é a condição que melhor mostra essa conexão. É uma das principais causas de incapacidade em pessoas com sobrepeso e obesidade, e é uma das que mais responde quando o peso cai. Não é só a articulação que desgasta; é a sinóvia que inflama, a cartilagem que perde qualidade, o líquido sinovial que fica mais pró-inflamatório. Tudo isso somado faz a dor da OA obesa ser tipicamente mais intensa e mais resistente ao tratamento que a dor de OA em pessoas com peso normal.
A boa notícia é que intervir na composição corporal reverte parte desse processo. Vou voltar a esse ponto na seção do “número que importa”.
Obesidade e fibromialgia: um ciclo que se retroalimenta
Prevalência aumentada e sintomas mais intensos
Um estudo recente mostrou que aproximadamente 67% das pessoas com fibromialgia estão com sobrepeso ou obesidade, uma prevalência bem maior do que a da população geral[4]. Não é coincidência. E o achado mais relevante desse tipo de estudo é que, entre pessoas com fibromialgia, quem tem IMC mais alto tende a ter mais tender points, maior sensibilidade à palpação, mais fadiga, mais sintomas gastrointestinais associados (como síndrome do intestino irritável) e pior qualidade de sono.
Faz sentido quando a gente junta o que já vimos: a fibromialgia é, por definição, uma condição de sensibilização central do sistema de dor. A inflamação de baixo grau da obesidade amplifica exatamente essa sensibilização. Uma condição que já é de “volume alto no cérebro” ganha um reforço químico que aumenta ainda mais esse volume.
Por que fibromiálgicos ganham peso com mais facilidade
E o contrário também é verdade. A pessoa com fibromialgia tem, em geral:
- Sono mais fragmentado, que altera os hormônios que regulam fome (leptina baixa, grelina alta)
- Dor que limita movimento e exercício
- Fadiga crônica que reduz o gasto energético diário
- Uso frequente de medicações (pregabalina, amitriptilina, duloxetina) que têm entre os efeitos colaterais possíveis o ganho de peso
- Alterações do eixo do cortisol, que favorecem acúmulo de gordura visceral
Somados, esses fatores fazem com que a fibromialgia não seja apenas “piorada pela obesidade”: ela própria empurra o corpo na direção do ganho de peso. É um ciclo de mão dupla, e entender isso muda tudo pra quem está dentro dele. A pessoa não “falhou” em emagrecer. Existe uma fisiologia trabalhando contra ela, que precisa ser enfrentada de frente e com ajuda.
Dados recentes de randomização mendeliana confirmam essa relação bidirecional em dor crônica de forma geral, mostrando que IMC e circunferência da cintura elevam o risco de dor crônica generalizada, e que existe causalidade genética nos dois sentidos[5][6].


O eixo invisível: sono, cortisol e ganho de peso
Apneia, dor noturna e fome hormonal
Um pilar que passa despercebido na conversa obesidade-dor é o sono. Muita gente com obesidade tem apneia do sono, mesmo sem saber. A apneia fragmenta o sono, reduz o tempo em sono profundo e em REM, e disso decorrem várias coisas: maior resistência à insulina, alterações nos hormônios da fome (mais grelina, menos leptina funcional), cortisol matinal mais alto, menos tolerância ao estresse durante o dia e, claro, maior sensibilidade à dor.
A dor noturna, por sua vez, agrava tudo isso. Lombalgia que faz virar na cama várias vezes, fibromialgia que acorda o paciente na madrugada, enxaqueca que desperta às 5 da manhã. Todos esses cenários quebram a arquitetura do sono, que já estava comprometida pela apneia. O cérebro acorda de manhã com menos recurso pra modular a dor. O círculo se fecha.
Tratar o sono muitas vezes é parte tão importante do tratamento da dor quanto tratar a dor em si. Vale ler também o post específico sobre dor crônica e sono pra entender esse eixo melhor.
Perder 5 a 10% do peso: por que esse número importa
Evidência em osteoartrite, lombar e fibromialgia
Aqui está o ponto que muda a conversa do consultório. Você não precisa atingir um IMC “ideal” pra ter alívio significativo de dor. A evidência mostra, de forma consistente, que uma perda de 5 a 10% do peso corporal já é suficiente pra reduzir dor e melhorar função em várias condições.
No IDEA trial, um dos estudos mais importantes em osteoartrite de joelho, perder 10% ou mais do peso reduziu significativamente a dor, melhorou a função e reduziu a força compressiva sobre a articulação, com benefícios dose-dependentes (quanto mais se perdia, melhor o resultado)[7]. Uma revisão séria de 2025 com 13 RCTs e cerca de 2.800 pacientes confirmou que 7% de perda de peso é o limiar pra alívio clinicamente significativo[8]. E uma análise quantitativa mostrou que cada 1% de perda de peso se traduz em, em média, 2% de redução nos escores WOMAC de dor, rigidez e função[9].
Isso importa por um motivo prático: pra uma pessoa de 100 kg, perder 7 kg é objetivo realista em alguns meses com acompanhamento. É muito diferente da meta “ter que chegar aos 70 kg”, que tende a parecer inviável e paralisante. O alívio começa antes do ideal estético. E, curiosamente, quando a dor começa a ceder, voltar a se mover fica mais fácil, o que acelera o próprio emagrecimento. É o mesmo ciclo, mas girando no sentido oposto.


Estratégias realistas pra quebrar o ciclo
Exercício adaptado pra quem tem dor (não é academia pesada)
A primeira coisa que eu digo pra quem chega no consultório com dor e obesidade é: esquece o mito de que precisa ir pra academia carregar peso ou correr quilômetros. Exercício pra quem tem dor começa pequeno, pequeno mesmo. Caminhadas curtas em superfície plana. Hidroginástica. Cicloergômetro. Alongamentos específicos. Sessões de dez minutos, duas vezes por dia, todo dia. Com o tempo, o corpo vai permitindo mais.
O problema não é a intensidade, é a consistência e a dose. Faz exercício adaptado orientado por fisioterapeuta ou educador físico que entenda de dor. Esse tipo de profissional sabe respeitar a janela de tolerância do paciente e progredir sem despertar crise. Em alguns casos, vale começar com apenas mobilidade articular passiva e evoluir de lá.
Alimentação anti-inflamatória sem dieta restritiva
Em vez de pensar em “dieta pra emagrecer” (palavra que traz consigo histórico de fracasso, restrição, culpa), vale pensar em “padrão alimentar anti-inflamatório”. Mais alimentos com ômega-3 (sardinha, atum, linhaça, chia). Mais vegetais coloridos. Mais legumes e frutas. Reduzir processados ultra-industrializados, açúcar em excesso e gorduras trans. Moderar, sem abolir, álcool.
Padrões como o mediterrâneo têm evidência em redução de marcadores inflamatórios e em melhora de dor crônica. Não é dieta da moda, é estilo de alimentação sustentável. Quem vive com dor não pode se dar ao luxo de entrar em ciclos de dieta radical e recaída: o corpo já está inflamado, restrição severa tende a piorar o quadro metabólico e o humor.
Tratamento da dor pra destravar o movimento
Esse é o ponto que muitas vezes fica de fora. Ninguém consegue se exercitar quando a dor está 8 de 10 no joelho. Então, antes de pedir pra pessoa “se mexer”, a gente precisa reduzir a dor pra um nível em que o movimento se torne possível. É aí que entram as ferramentas da medicina da dor: bloqueios, infiltrações, radiofrequência, medicações específicas (duloxetina em OA, pregabalina em fibro, amitriptilina em lombar crônica), fisioterapia especializada. Cada um no seu lugar.
A lógica é: tratar a dor não é objetivo final, é meio. É criar a janela pra que o paciente consiga se mover, dormir melhor e reduzir peso. Sem essa janela, toda recomendação de “exercício e alimentação” vira frustração.
Quando procurar médico da dor e endocrinologista juntos
Um plano bem montado pra obesidade e dor crônica não é trabalho de um profissional só. O ideal é ter, em paralelo:
- Um médico especialista em dor, que cuida da dor propriamente dita, ajusta medicações, indica procedimentos quando necessário.
- Um endocrinologista ou nutrólogo, que cuida da composição corporal, metabolismo, medicação pra obesidade (quando indicada) e acompanhamento bariátrico em casos graves.
- Um nutricionista, pra construção do padrão alimentar sustentável.
- Um fisioterapeuta ou educador físico com experiência em dor, pra progressão do exercício.
- Eventualmente, um psicólogo ou psiquiatra, pra trabalhar os componentes emocionais que sempre acompanham esse cenário.
Não precisa ter todos de uma vez. Começa pelo que está mais pressionando no momento. Se a dor é o que derruba o dia, começa por ela. Se o peso já está comprometendo saúde cardiovascular, começa pela endocrinologia. O importante é que os profissionais se comuniquem e sigam um plano comum.
Referências científicas
- Shumnalieva R, Ermencheva P, Kotov G, et al. Pathogenic Mechanisms and Therapeutic Approaches in Obesity-Related Knee Osteoarthritis. Biomedicines. 2023;12(1):9. Disponível em: https://pubmed.ncbi.nlm.nih.gov/38275369/
- Mocanu V, Timofte DV, Zară-Dănceanu CM, et al. Obesity, Metabolic Syndrome, and Osteoarthritis Require Integrative Understanding and Management. Biomedicines. 2024;12(6):1262. Disponível em: https://pubmed.ncbi.nlm.nih.gov/38927469/
- Henriques B, Berenbaum F, Mobasheri A. Obesity-induced fibrosis in osteoarthritis: Pathogenesis, consequences and novel therapeutic opportunities. Osteoarthr Cartil Open. 2024;6(4):100511. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39483440/
- Mathkhor AJ, Ibraheem NM. Prevalence and impact of obesity on fibromyalgia syndrome and its allied symptoms. J Family Med Prim Care. 2023;12(1):123-127. Disponível em: https://pubmed.ncbi.nlm.nih.gov/37025232/
- Lyu S, Tang M, Meng L, Zhou D, Wang Y. Causal association of obesity and chronic pain mediated by educational attainment and smoking: a mediation Mendelian randomization study. Korean J Pain. 2025;38(2):168-180. Disponível em: https://pubmed.ncbi.nlm.nih.gov/40044590/
- Emery CF, Finkel D, Dahl Aslan AK. Bidirectional associations between body mass and bodily pain among middle-aged and older adults. Pain. 2022;163(11):2061-2067. Disponível em: https://pubmed.ncbi.nlm.nih.gov/35121695/
- Messier SP, Resnik AE, Beavers DP, et al. Intentional Weight Loss in Overweight and Obese Patients With Knee Osteoarthritis: Is More Better? Arthritis Care Res. 2018;70(11):1569-1575. Disponível em: https://pubmed.ncbi.nlm.nih.gov/29911741/
- Shahid I, Gomaa K, Atkinson DL, et al. Comparison of weight loss interventions in overweight and obese adults with knee osteoarthritis: a systematic review and network meta-analysis. Osteoarthritis Cartilage. 2025. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39233046/
- Panunzi S, Maltese S, De Gaetano A, et al. Comparative efficacy of different weight loss treatments on knee osteoarthritis: a network meta-analysis. Obes Rev. 2021;22(8):e13230. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33855769/
Quer agendar uma consulta? Fale com a Mariana, nossa secretária, pelo WhatsApp, ela vai te ajudar a encontrar o melhor horário.
Chamar no WhatsApp: (51) 98227-3888
Perguntas frequentes sobre obesidade e dor crônica
É verdade que basta emagrecer pra dor acabar?
Não é tão simples. Perder peso reduz a dor de forma significativa em várias condições (osteoartrite, fibromialgia, lombar), mas raramente “zera” a dor. O objetivo realista é reduzir a dor a um nível em que a pessoa volte a funcionar bem, e isso geralmente exige tratamento combinado: redução de peso, tratamento específico da dor, exercício e, às vezes, medicações.
Quanto preciso emagrecer pra começar a sentir diferença?
A literatura aponta uma perda de 5 a 10% do peso corporal como limiar pra alívio clinicamente relevante. Pra uma pessoa de 100 kg, isso equivale a 5 a 10 kg. Não precisa atingir o “peso ideal” de tabela pra já sentir melhora. Cada 1% de perda se traduz, em média, em cerca de 2% de redução da dor articular.
Por que é tão difícil perder peso quando se tem dor crônica?
Porque dor crônica mexe com várias coisas ao mesmo tempo: reduz a capacidade de se exercitar, fragmenta o sono (o que altera hormônios da fome), aumenta cortisol, e muitas medicações usadas no tratamento da dor podem causar ganho de peso como efeito colateral. Não é falta de força de vontade. É fisiologia contrária.
Cirurgia bariátrica ajuda na dor crônica?
Em casos de obesidade grave (IMC acima de 40, ou acima de 35 com comorbidades) e dor crônica refratária, a cirurgia bariátrica pode reduzir significativamente a dor articular e a necessidade de medicações. A decisão é complexa e precisa de avaliação conjunta de cirurgião bariátrico, clínico, endocrinologista e médico da dor. Não é primeira opção na maioria dos casos.
Remédios como semaglutida (Ozempic) ajudam quem tem dor?
Medicações agonistas de GLP-1 (semaglutida, tirzepatida) mostram reduções significativas de peso e há dados emergentes sugerindo benefício também em dor articular, possivelmente por efeito anti-inflamatório adicional. A indicação, no entanto, é individualizada e deve ser feita por médico habilitado, considerando comorbidades, custo e acompanhamento contínuo. Não é “remédio pra dor”, é remédio pra obesidade que pode ter efeitos secundários na dor.
Exercício piora a dor quando a pessoa é obesa?
Exercício mal dosado piora qualquer dor, obesidade ou não. Exercício adaptado, progressivo e orientado melhora dor, função e humor em quase todos os cenários. O erro comum é começar intenso demais, mais do que o corpo tolera, e abandonar por causa da crise subsequente. A regra é começar pequeno, manter consistente e progredir devagar com acompanhamento profissional.
Dor crônica em quem não tem sobrepeso também sofre essa inflamação?
Sim, existe inflamação de baixo grau em outras condições além da obesidade. Dor crônica de qualquer origem (fibromialgia, lombar crônica, enxaqueca) envolve componentes neuroinflamatórios. A obesidade é um amplificador importante, mas não é o único mecanismo inflamatório em jogo. Quem tem dor crônica e peso normal não está isento do problema, tem outras vias que merecem atenção.
Artigo escrito pelo Dr. Ney Leal, CRM RS 27065 | RQE Anestesiologia 17031 | RQE Dor 41074. Médico anestesista especialista em Tratamento da Dor, SINDOR – Porto Alegre, RS. As informações têm caráter educativo e não substituem a consulta médica.
Conhece alguém que convive com dor crônica e sente que o peso atrapalha, mas já se cansou de ouvir “é só emagrecer”? Compartilha esse texto. Entender o ciclo e saber que existe um caminho com ajuda médica é o primeiro passo pra sair dele sem culpa.


