

“Dor crônica e depressão dividem circuitos no cérebro. Tratar uma sem olhar pra outra deixa metade do sofrimento intacto.”
Dr. Ney Leal
Neste artigo
- Dor e depressão não são coincidência
- Quando a dor crônica leva à depressão
- Quando a depressão vira dor no corpo
- O ciclo vicioso na prática
- A base neurobiológica compartilhada
- Como quebrar o ciclo: abordagem multimodal
- Quando procurar ajuda: sinais de alerta
- Referências científicas
- Perguntas frequentes
“Doutor, eu não sei se eu tô triste porque dói ou se dói porque eu tô triste”. Essa frase resume, em uma só linha, o que a literatura demorou décadas pra entender. Dor crônica e depressão não andam separadas. Compartilham circuitos cerebrais, neurotransmissores, padrões de pensamento e impactos no sono, no apetite, no convívio social. Uma meta-análise de 2025, com mais de 347 mil adultos com dor crônica, mostrou que cerca de 39% têm depressão e 40% têm ansiedade clinicamente significativas; em condições como a fibromialgia, esse número chega a 54%[1]. Isso não é coincidência. É comorbidade que precisa ser pensada como condição única em duas faces.
O problema é que, na prática, paciente com dor é mandado pro especialista da dor e paciente com depressão pro psiquiatra ou psicólogo, e os tratamentos seguem separados. Quando se separa, frequentemente a dor melhora um pouco e a depressão também, mas nenhum dos dois resolve direito. Quando se trata os dois juntos, com plano único e profissionais que conversam, o resultado é completamente diferente.
Esse texto explica como dor e depressão se conectam, em qual direção elas se influenciam, qual a base neurobiológica que sustenta isso, e como quebrar o ciclo na prática, com o que tem evidência. Sem floreios, sem culpa, com clareza sobre o que pode ser feito.
Dor crônica e depressão: uma via de mão dupla
O que os estudos mostram
Dezenas de estudos epidemiológicos, em populações diferentes, repetem o mesmo achado: pessoas com dor crônica têm risco duas a três vezes maior de desenvolver depressão, comparadas com a população geral. E pessoas com depressão têm risco aumentado de desenvolver dor crônica musculoesquelética, fibromialgia e enxaqueca crônica nos anos seguintes ao diagnóstico psiquiátrico. A relação é uma via de mão dupla, com causalidade nos dois sentidos. Não é só “quem tem dor fica deprimido”; é “quem tem dor fica deprimido E quem fica deprimido desenvolve dor”.
Em populações brasileiras, levantamentos com pacientes em centros de tratamento de dor mostram prevalências de depressão entre 30 e 60%, dependendo da condição estudada. Em fibromialgia, em particular, a sobreposição é tão alta que muitos protocolos sugerem rastreio rotineiro pra depressão e ansiedade no momento do diagnóstico.
Por que uma alimenta a outra
A explicação tem três níveis que se somam. Neurobiológico: dor e humor compartilham vias da serotonina e da noradrenalina, e estruturas cerebrais como o córtex cingulado anterior, a ínsula e a amígdala processam tanto a experiência da dor quanto a regulação emocional. Comportamental: dor reduz movimento, sono, contato social, prazer. Cada uma dessas perdas é fator de risco para depressão. Inflamatório: dor crônica está associada a marcadores inflamatórios elevados (IL-6, TNF-α), que por sua vez estão ligados à fisiopatologia da depressão.
O ciclo se monta rapidamente. A pessoa começa com lombalgia, deixa de caminhar, dorme pior, ganha peso, perde a vontade de sair, perde libido, fica irritada com a família. Em poucos meses, a dor é a mesma intensidade que era no início, mas a vida funcional desabou. A depressão se instalou em cima da dor, e agora as duas se mantêm juntas.
Quando a dor crônica leva à depressão
Perdas invisíveis: trabalho, sono, prazer, autonomia
Dor crônica não é só sensação desagradável. É um fenômeno que reorganiza a vida toda. As perdas começam invisíveis, vão se acumulando, e em algum ponto somam o suficiente pra disparar quadro depressivo:
- Capacidade reduzida de trabalho, com queda de rendimento ou afastamento
- Sono fragmentado, despertar com dor, cansaço persistente
- Atividades prazerosas abandonadas (esporte, dança, viagens, sexo)
- Convivência social que diminui (cansaço, vergonha, irritabilidade)
- Sensação de perda de controle sobre o próprio corpo
- Identidade abalada (de “pessoa ativa” pra “pessoa que tá sempre dolorida”)
Cada uma dessas perdas seria suficiente, sozinha, pra impactar o humor. Somadas, na maioria dos pacientes, geram sintomas depressivos clinicamente significativos. E aqui é importante: isso não é fraqueza, não é falta de gratidão pela vida, não é “não saber lidar”. É consequência direta de um estresse crônico real.
Sinais de que a dor está virando depressão
Vale prestar atenção quando aparecem (e o paciente nem sempre conta espontaneamente):
- Tristeza persistente ou irritabilidade aumentada
- Falta de prazer em coisas que antes davam prazer (anedonia)
- Cansaço que não passa com descanso
- Alterações de apetite (pra mais ou pra menos)
- Insônia ou sono em excesso
- Sensação de inutilidade, culpa desproporcional
- Dificuldade de concentração
- Pensamentos de morte ou de não querer estar vivo
Se cinco ou mais desses sintomas estão presentes há mais de duas semanas, e somam à dor crônica, o quadro provavelmente é depressivo e merece tratamento específico. Não basta tratar a dor isolada. Especialmente o último item, pensamentos de morte, é sinal de alerta máximo e exige avaliação imediata.
Quando a depressão vira dor no corpo
Dor “psicossomática” tem base cerebral real
Por décadas, a frase “dor psicossomática” foi usada de forma pejorativa, como se fosse “dor inventada”, “dor de quem não tem nada de verdade”. A neurociência atual mostra que essa visão está errada. Dor produzida por estados emocionais como depressão e ansiedade existe, é processada pelos mesmos circuitos cerebrais da dor por lesão tecidual e dói da mesma forma. Não é menos real. É só de origem diferente.
Pacientes com depressão maior frequentemente apresentam queixas de dor física antes mesmo de procurar ajuda pelo humor. As dores mais comuns:
- Dor de cabeça difusa, em capacete, frequente
- Dor cervical e dorsal sem causa estrutural
- Dor lombar sem achado em imagem
- Dor abdominal funcional
- Sensações de queimação, formigamento, peso em diferentes regiões
Quando a depressão é tratada, essas dores tendem a regredir junto. Quando o paciente é submetido a investigações de imagem repetidas e tratamentos específicos pra cada dor isolada, o resultado é frustração e medicalização excessiva.
Sintomas físicos da depressão que passam despercebidos
- Cansaço extremo, falta de energia mesmo com sono adequado
- Lentificação física (movimentos mais devagar, fala arrastada)
- Alterações de apetite e de peso
- Constipação ou diarreia
- Disfunção sexual (perda de libido, dificuldade de excitação ou orgasmo)
- Sintomas vagos como “me sinto pesada”, “tudo me dói”
Esses sintomas físicos são parte do quadro depressivo, não complicação separada. Quando o psiquiatra ou clínico identifica essa origem, o tratamento da depressão resolve junto.


O ciclo vicioso na prática: como ele se instala
Pra ilustrar, segue um exemplo de paciente que vejo com frequência (caso composto, anonimizado):
L.P.M., feminina, 52 anos, lombalgia crônica há 4 anos, iniciada após um movimento errado no trabalho. Fez tratamentos diversos, melhorou parcialmente. Há um ano, a dor “voltou pior”. A paciente conta que parou de caminhar (com medo de piorar), abandonou a dança que fazia (não consegue mais), parou de fazer sexo com o marido (dor lombar atrapalha posições), começou a dormir mal (acorda 4 vezes por noite com dor), engordou 8 kg, ficou irritada com filhos. No exame clínico atual, a dor lombar é praticamente a mesma intensidade de quatro anos atrás, mas o impacto na vida explodiu. PHQ-9 (escala de depressão) deu 18 pontos, indicando depressão moderada a grave.
O que fazer? Tratar a dor sem mexer na depressão tende a falhar. Tratar a depressão sem mexer na dor tende a falhar. A janela terapêutica está em tratar os dois simultaneamente, com plano integrado. Vou voltar a esse ponto na seção de tratamento.
A base neurobiológica compartilhada
O cérebro processa dor e humor através de estruturas que se sobrepõem amplamente:
- Córtex cingulado anterior (ACC): processa o componente afetivo da dor (o “quanto isso me incomoda emocionalmente”) e está hipoativo em depressão maior
- Ínsula: integra sensação corporal com emoção. Hiperatividade aqui aparece tanto em dor crônica quanto em ansiedade
- Amígdala: processa medo, ansiedade, vigilância. Em dor crônica fica hiperativada, mantendo o sistema em alerta
- Córtex pré-frontal: regula tanto a percepção de dor (top-down) quanto o estado de humor. Em depressão e em dor crônica, sua atividade reguladora cai
Os neurotransmissores que modulam dor são, em larga parte, os mesmos que modulam humor: serotonina, noradrenalina e, em menor grau, dopamina. Por isso medicamentos da classe dos antidepressivos duais (que aumentam serotonina e noradrenalina) tratam os dois ao mesmo tempo, em doses específicas pra cada efeito. Diretrizes recentes de medicina da dor reforçam o uso de SNRIs (duloxetina, venlafaxina) e antidepressivos tricíclicos em baixa dose (amitriptilina) como primeira linha em dor neuropática e em condições de sobreposição com humor[2][3].
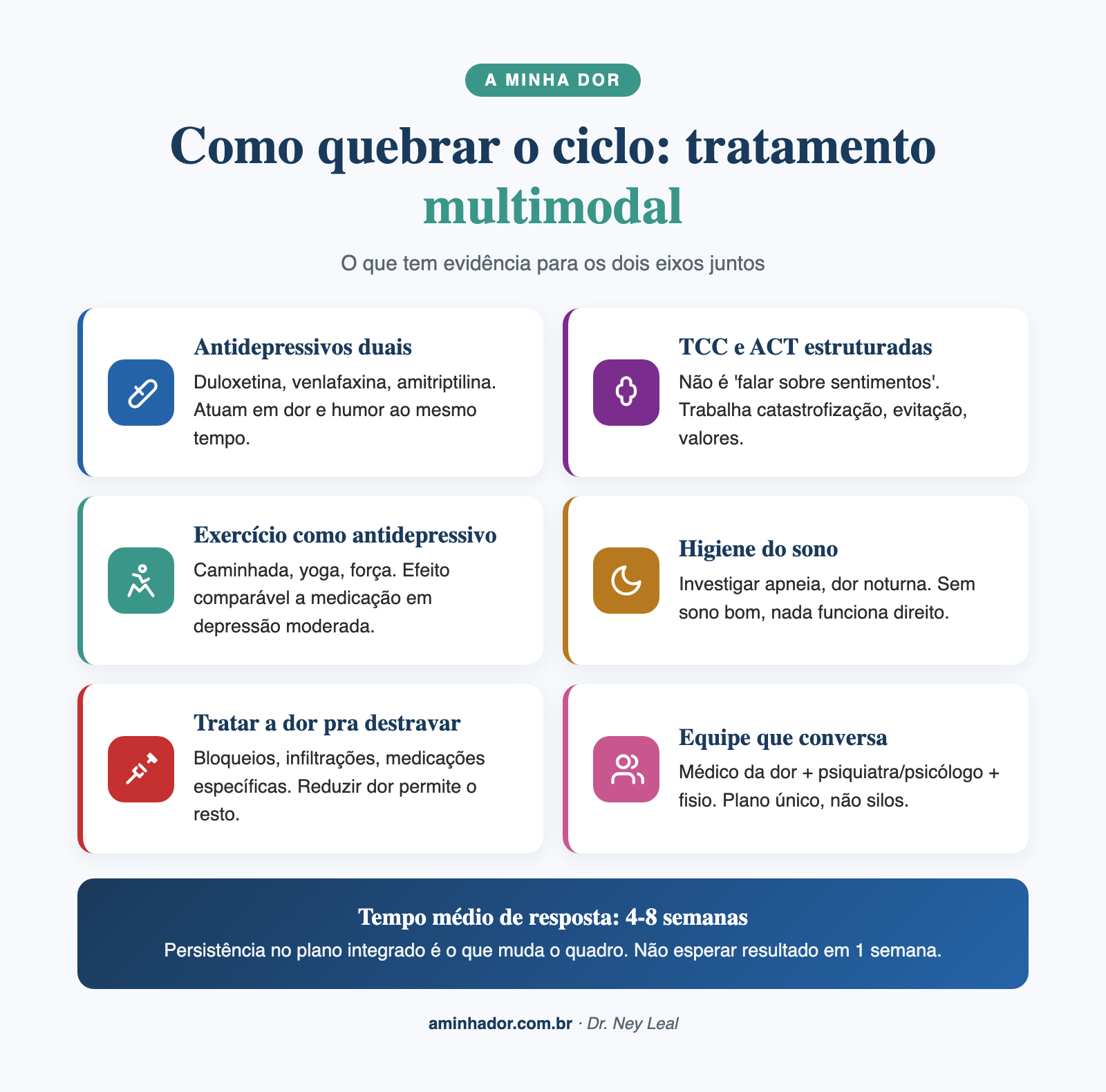
Como quebrar o ciclo: abordagem multimodal
Medicações duais que tratam os dois ao mesmo tempo
Algumas medicações têm a vantagem de atuar nos dois eixos simultaneamente:
- Duloxetina: SNRI com indicação formal pra dor neuropática diabética, fibromialgia, dor lombar crônica e depressão. Doses entre 30 e 120 mg/dia. Costuma ser bem tolerada.
- Venlafaxina: outro SNRI, com bons dados em dor neuropática e depressão. Dose pra dor varia de 75 a 225 mg/dia.
- Amitriptilina: tricíclico clássico, em dose baixa (10 a 50 mg à noite) atua na modulação descendente da dor e no sono, e em doses maiores age sobre depressão. Custo muito baixo, primeira opção em muitos serviços.
- Nortriptilina: alternativa à amitriptilina, com menos efeitos colaterais anticolinérgicos.
Não são “remédios pra dor” nem “remédios pra depressão” isoladamente: são medicamentos que agem nos circuitos compartilhados. O médico ajusta dose conforme o eixo que precisa de mais ênfase.
Psicoterapia (TCC, ACT) como parte do tratamento da dor
Psicoterapia em dor crônica não é “ficar conversando sobre sentimentos”. As terapias com mais evidência são técnicas estruturadas e específicas:
- Terapia Cognitivo-Comportamental (TCC) para dor: trabalha catastrofização, evitação, reestruturação cognitiva, retomada de atividade. Reduz incapacidade e melhora humor. Revisão Cochrane robusta confirma o benefício[4].
- Acceptance and Commitment Therapy (ACT): foca em aceitação da dor como experiência possível e retomada de valores e atividades importantes apesar dela. Overview de revisões sistemáticas mostra eficácia em dor crônica[5].
- Pain Reprocessing Therapy (PRT): abordagem mais nova que trabalha a percepção da dor como sinal seguro a ser reinterpretado. Em RCT recente em lombalgia crônica primária, 66% dos pacientes ficaram livres ou quase livres de dor após 4 semanas, contra 20% no grupo controle[6].
Exercício físico como antidepressivo e analgésico
Esse é talvez o pilar mais subestimado. revisão séria recente mostrou que exercícios como caminhada, corrida, yoga e treinamento de força têm efeito antidepressivo comparável ao de algumas medicações, com tamanho de efeito grande em depressão moderada[7]. Ao mesmo tempo, exercício adequadamente dosado é tratamento de primeira linha pra praticamente todas as dores crônicas musculoesqueléticas.
Pra quem tem os dois, exercício faz dose dupla: mexe na dor (modulação inflamatória, fortalecimento, condicionamento) e no humor (endorfinas, BDNF, autoeficácia, contato com o corpo). O texto sobre exercício físico na dor crônica traz mais detalhes de como começar quando dói.
Higiene do sono
Sono ruim mantém os dois, dor e depressão. Tratamento do sono frequentemente é o primeiro passo prático que mostra resultado, antes mesmo de a medicação fazer efeito. Vale ler o post sobre dor crônica e sono pra entender as estratégias.

Quando procurar ajuda: sinais de alerta
A regra é simples: se você tem dor crônica há mais de três meses E pelo menos dois dos sintomas abaixo, procure ajuda integrada (médico de dor + psiquiatra ou psicólogo):
- Tristeza persistente que não melhora
- Perda de prazer em atividades antes prazerosas
- Insônia ou sono em excesso
- Cansaço que não cede
- Mudanças marcantes de apetite
- Sensação de inutilidade, culpa desproporcional
- Dificuldade de concentração
- Pensamentos de não querer mais estar vivo (urgente: procurar ajuda hoje)
O Centro de Valorização da Vida (CVV) atende 24 horas pelo telefone 188, gratuito, e pelo chat no site cvv.org.br. Se você está em crise, ligue agora. Esperar não ajuda.
Pra um tratamento estruturado da dor com olhar pro humor, vale procurar um médico especialista em dor que faça essa abordagem integrada. A combinação dor + depressão é uma das mais frequentes na fibromialgia, em dor crônica em geral, e respondem muito melhor quando os dois eixos são tratados juntos.


Referências científicas
- Aaron RV, Ravyts SG, Carnahan ND, et al. Prevalence of Depression and Anxiety Among Adults With Chronic Pain. JAMA Netw Open. 2025;8(3):e250268. Disponível em: https://pubmed.ncbi.nlm.nih.gov/40053352/
- Rosner J, Attal N, Finnerup NB. Clinical pharmacology of neuropathic pain. Int Rev Neurobiol. 2024;179:403-430. Disponível em: https://pubmed.ncbi.nlm.nih.gov/39580218/
- Moisset X, Bouhassira D, Avez Couturier J, et al. Pharmacological and non-pharmacological treatments for neuropathic pain: Systematic review and French recommendations. Rev Neurol (Paris). 2020;176(5):325-352. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32276788/
- Williams ACC, Fisher E, Hearn L, Eccleston C. Psychological therapies for the management of chronic pain (excluding headache) in adults. Cochrane Database Syst Rev. 2020;8(8):CD007407. Disponível em: https://pubmed.ncbi.nlm.nih.gov/32794606/
- Martinez-Calderon J, García-Muñoz C, Cano-García FJ, Heredia-Rizo AM. Acceptance and Commitment Therapy for Chronic Pain: An Overview of Systematic Reviews with Meta-Analysis. J Pain. 2024;25(3):595-617. Disponível em: https://pubmed.ncbi.nlm.nih.gov/37748597/
- Ashar YK, Gordon A, Schubiner H, et al. Effect of Pain Reprocessing Therapy vs Placebo and Usual Care for Patients With Chronic Back Pain: A Randomized Clinical Trial. JAMA Psychiatry. 2022;79(1):13-23. Disponível em: https://pubmed.ncbi.nlm.nih.gov/34586357/
- Noetel M, Sanders T, Gallardo-Gómez D, et al. Effect of exercise for depression: systematic review and network meta-analysis of randomised controlled trials. BMJ. 2024;384:e075847. Disponível em: https://pubmed.ncbi.nlm.nih.gov/38355154/
Se você ou alguém próximo está em crise, ligue para o CVV: 188, 24 horas, gratuito.
Quer agendar uma consulta? Fale com a Mariana, nossa secretária, pelo WhatsApp, ela vai te ajudar a encontrar o melhor horário.
Chamar no WhatsApp: (51) 98227-3888
Perguntas frequentes sobre dor crônica e depressão
Tomar antidepressivo pra dor significa que eu sou deprimido?
Não. Antidepressivos como duloxetina, venlafaxina e amitriptilina têm ação direta nos circuitos da dor, independente do efeito sobre o humor. Em doses para dor (frequentemente menores que as usadas em depressão), eles modulam a sensibilização do sistema nervoso. Você pode estar tomando o medicamento sem ter depressão alguma.
Quanto tempo leva pra um antidepressivo agir na dor?
Pra dor neuropática e fibromialgia, geralmente 2 a 6 semanas pra notar diferença significativa. Pra depressão, pode levar 4 a 8 semanas. É comum a pessoa querer parar antes do tempo por achar que “não está fazendo nada”. Ajustar dose e dar tempo é parte do tratamento.
Psicoterapia funciona mesmo pra quem tem dor física?
Sim, com evidência sólida. TCC, ACT e Pain Reprocessing Therapy têm impacto em incapacidade, intensidade de dor e qualidade de vida. Não é “sugestão”, são técnicas estruturadas com base neurocientífica. A dor é processada no cérebro, e psicoterapia mexe nesse processamento.
Exercício faz mal pra quem está deprimido e com dor?
Pelo contrário, é uma das intervenções com maior evidência pros dois quadros. O segredo é começar pequeno, com supervisão, e progredir devagar. Caminhada de 10 minutos por dia, hidroginástica, yoga adaptada já trazem benefício. O erro é querer começar intenso e desistir por causa da crise.
Meu médico só trata a dor, não fala da depressão. O que faço?
Levanta a questão na consulta. Conta como tem se sentido emocionalmente, do sono, do interesse em coisas. Se o médico não estiver confortável em tratar humor, peça encaminhamento para psiquiatra ou psicólogo. Idealmente, os profissionais conversam para alinhar o plano. Se não houver essa abertura, vale procurar um especialista em dor que tenha visão integrada.
Plano de saúde cobre psicoterapia para dor?
A maioria dos planos cobre sessões de psicologia conforme rol da ANS. O número de sessões pode variar e algumas operadoras exigem indicação específica. Para casos de dor crônica com comorbidade psiquiátrica, vale conversar com o psicólogo sobre frequência e duração esperada.
Tenho pensamentos de morte. O que fazer agora?
Procure ajuda hoje, não amanhã. Ligue para o CVV no telefone 188 (24 horas, gratuito) ou acesse o chat em cvv.org.br. Se houver risco iminente, vá ao pronto-socorro mais próximo ou peça que alguém te leve. Conte para alguém de confiança o que está sentindo. Pensamentos de morte são tratáveis e essa fase passa, mas precisa de ajuda profissional agora.
Artigo escrito pelo Dr. Ney Leal, CRM RS 27065 | RQE Anestesiologia 17031 | RQE Dor 41074. Médico anestesista especialista em Tratamento da Dor, SINDOR – Porto Alegre, RS. As informações têm caráter educativo e não substituem a consulta médica.
Conhece alguém que convive com dor crônica e parece ter perdido a vontade de viver? Compartilha esse texto. Entender que dor e depressão andam juntas, e que existe tratamento integrado, pode ser o começo de uma virada.



