
“A cirurgia de hérnia de disco resolve em quem precisava operar. Em quem não precisava, frequentemente cria a próxima dor.”
Dr. Ney Leal
Neste artigo
A pergunta sobre hérnia de disco que mais aparece no consultório é se a cirurgia é necessária. Na maioria dos casos, não é. Pergunta que aparece todo dia no consultório: “doutor, eu fiz uma ressonância e tem hérnia de disco. Vou ter que operar?”. A resposta honesta, na grande maioria dos casos, é não. A pergunta certa não é “vai operar?”, mas “essa hérnia que está no laudo é a causa do que você está sentindo?”. E pra responder isso precisa exame clínico cuidadoso, correlação com o quadro neurológico, tempo de evolução e resposta a tratamento conservador. A imagem sozinha não decide.
Esse texto é sobre hérnia de disco e quando operar. Escrevo da posição que poucas vezes aparece nos textos sobre o tema: a do médico da dor que atende, semana após semana, pacientes que operaram e continuam com dor. Esses pacientes existem em número grande no Brasil, e muitos chegam ao consultório com a mesma frase: “operei e ficou pior”. Esse fenômeno tem nome: síndrome da falha cirúrgica da coluna (FBSS). Conversar sobre ela antes de operar é a melhor forma de evitar entrar nela depois.
Vou explicar quando a cirurgia é realmente necessária, por que muita hérnia de disco vista na ressonância não tem relação com a dor, o que é a FBSS, o que fazer se você já operou e está com dor, e quais alternativas valem a pena tentar antes de aceitar a cirurgia. Texto pra paciente que está com o laudo na mão e pra colega que precisa de uma referência rápida.
Hérnia de disco: a cirurgia sempre resolve?
Não. Estudos clássicos e meta-análises recentes mostram que, comparada ao tratamento não cirúrgico, a discectomia (cirurgia para retirar a hérnia) traz alívio mais rápido nos primeiros 3 a 6 meses em pacientes selecionados, mas a diferença diminui ao longo do tempo, e em 12 meses os resultados costumam se aproximar entre os dois grupos[1]. Isso significa que muita gente que operaria por ciática, se aguardasse e tratasse de forma conservadora, chegaria a resultado parecido ao final do primeiro ano.
Essa informação não é nova. Mas no consultório a impressão é diferente: parece que todo mundo opera. A meta-análise do BMJ de 2023 traz dados detalhados dessa comparação[1], e estudos como o Bailey 2021 mostram que cirurgia precoce (4-12 meses de sintomas) tem benefício em sciática crônica refratária, mas não em todo paciente com hérnia[2].
A pergunta correta não é “operar ou não operar?” como se fossem opções universais. É: “esse paciente específico, com esse quadro clínico específico, tem indicação cirúrgica clara hoje?”. E a resposta na maioria dos casos é não, ou ainda não.
Quando a cirurgia é realmente indicada
Perda de força progressiva (déficit motor)
Se uma hérnia está comprimindo uma raiz nervosa e causando perda de força em uma das pernas que está piorando ao longo das semanas, a cirurgia precisa ser considerada com mais urgência. O risco de manter sem operar é o de a perda de força se tornar permanente. Mas atenção: força que está estável (não piora nem melhora) não é a mesma coisa que força que está progressivamente caindo. A primeira pode esperar; a segunda não.
Síndrome da cauda equina: emergência cirúrgica
Aqui não tem dúvida. Se aparecem todos ou alguns desses sintomas (dormência em sela na região do períneo e parte interna das coxas, perda de controle urinário ou fecal recente, disfunção sexual súbita), a hérnia pode estar comprimindo o conjunto de raízes nervosas que sai do final da medula. É emergência neurológica, demanda RNM imediata e cirurgia em poucas horas se confirmada. Atrasar pode deixar sequela permanente.
Dor radicular refratária ao tratamento clínico bem feito
Esse é o cenário mais comum de cirurgia eletiva: dor radicular (ciatalgia, cervicobraquialgia) intensa, que irradia pela perna ou pelo braço seguindo o trajeto de um nervo, que não responde a tratamento conservador bem conduzido por 6 a 12 semanas. “Bem conduzido” é importante: significa analgesia adequada, fisioterapia específica, eventualmente bloqueio peridural com corticoide, repouso relativo e adaptação de atividades. Tomar paracetamol uma vez por dia não conta como tratamento conservador. Tem que ter plano consistente.
Se mesmo com tratamento adequado a dor mantém o paciente sem trabalhar, sem dormir, sem qualidade de vida, e a imagem mostra hérnia compatível com o quadro clínico, aí a cirurgia entra como opção razoável. Estudos como o PTED-Study mostram que técnicas modernas (microdiscectomia endoscópica) têm bons resultados nesse perfil, com vantagens estéticas e de recuperação[3].

Por que a hérnia vista na ressonância pode não ser a causa da dor
Esse é o ponto mais importante e o menos conversado em consultórios. Estudos populacionais com ressonância magnética em pessoas sem dor nas costas mostram que achados como bulging discal, protrusão e até herniação franca são extremamente comuns, principalmente após os 40-50 anos. Em pessoas de 50 anos sem queixa nenhuma, cerca de 36% têm protrusão discal na imagem. Em pessoas de 80 anos, esse número sobe para 43%. Bulging chega a 84% dos 80 anos[4].
Isso muda totalmente a interpretação do laudo. Quando você lê “hérnia de disco L4-L5” no seu exame, isso não significa automaticamente que essa hérnia é a causa da sua dor. Pode até ser, mas pode também ser um achado normal pra sua idade, sem correlação com o sintoma. Essa correlação clínico-radiológica é trabalho do médico que está avaliando você, não do laudo.
Vale ler o post detalhado sobre dor e exames de imagem pra entender melhor essa estatística e como interpretar achados.
O resultado prático dessa lacuna entre achado e causa é que, no Brasil, opera-se hérnia de disco com frequência maior do que justifica a evidência. Vejo no consultório, semana após semana, pacientes que tinham dor lombar com componente miofascial ou degenerativo difuso, foram operados pela hérnia que apareceu no exame, e ficaram com a mesma dor depois (porque ela não era da hérnia). Esses são pacientes em risco de FBSS.
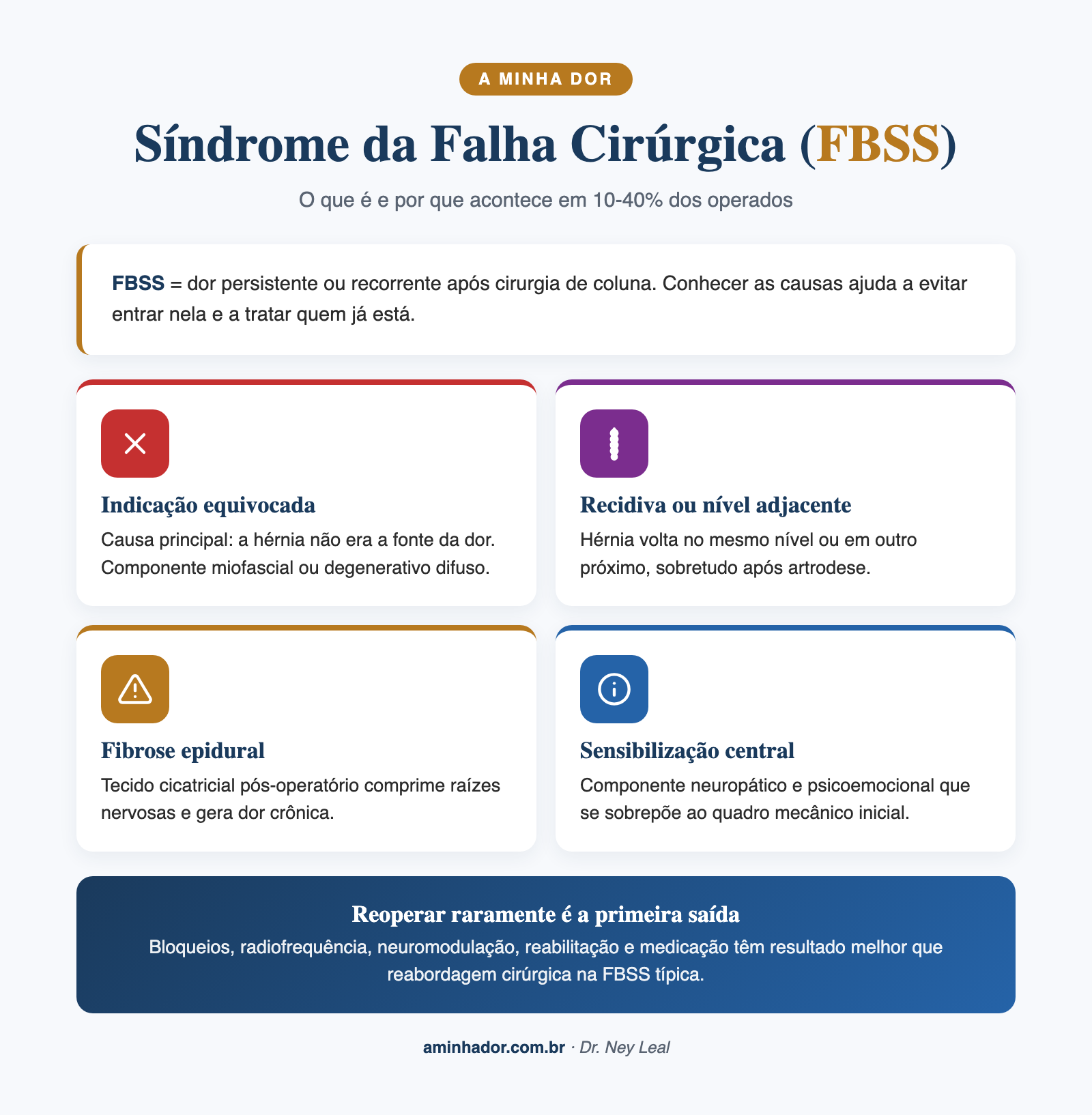
O que é a síndrome da falha cirúrgica (FBSS)
Definição e prevalência
FBSS (Failed Back Surgery Syndrome), em português síndrome da falha cirúrgica da coluna ou síndrome pós-laminectomia, é o nome dado a quadros de dor persistente ou recorrente após cirurgia de coluna. A prevalência varia conforme a definição e a literatura, mas estima-se que 10 a 40% dos pacientes operados de hérnia de disco lombar acabam com algum grau de FBSS. Isso é número alto, e é uma das razões pra a indicação cirúrgica ser cuidadosa.
Quanto tempo após a cirurgia a dor costuma voltar
Pode acontecer em diferentes momentos:
- Imediatamente: a dor nunca melhorou após a cirurgia, frequentemente porque a hérnia não era a causa real da dor
- Após algumas semanas a meses: alívio inicial seguido de retorno gradual da dor, podendo ser por fibrose epidural, recidiva da hérnia ou desenvolvimento de novas alterações
- Após anos: degeneração de segmentos adjacentes (quando uma artrodese sobrecarregou o nível acima ou abaixo), recidiva tardia
Principais causas da FBSS
- Indicação cirúrgica equivocada (a dor não vinha da hérnia)
- Hérnia recidivada no mesmo nível ou em nível adjacente
- Fibrose epidural pós-operatória comprimindo raízes nervosas
- Instabilidade segmentar pós-cirúrgica
- Estenose foraminal ou lateral não corrigida
- Lesão nervosa intraoperatória (rara mas possível)
- Componente miofascial não tratado que era a verdadeira fonte de dor
- Sensibilização central, sobreposta ao quadro mecânico inicial
O que fazer se eu já operei e continuo com dor
Se você está nessa situação, não está sozinho. Existe tratamento, e existem várias abordagens razoáveis a tentar antes de cogitar nova cirurgia. As mais usadas:
- Reavaliação clínica completa: entender o que está doendo, como dói, onde irradia, o que melhora e o que piora. Essa investigação detalhada permite identificar componente neuropático, miofascial, articular das articulações da coluna, sacroilíaco. Cada componente pede tratamento próprio.
- Bloqueios diagnósticos e terapêuticos: infiltrações peridurais com corticoide, bloqueios das articulações da coluna, bloqueios de raiz seletivos. Servem pra mapear a origem da dor e aliviar. Revisão sistemática mostra evidência nível I para injeção transforaminal em radiculopatia[5].
- Radiofrequência das articulações da coluna, sacroilíaca ou de gânglio, conforme o local da dor.
- Neuromodulação (estimulador medular): em FBSS é uma das principais indicações estudadas. Implante após fase de teste positiva pode resolver dor refratária a tratamento conservador.
- Reabilitação estruturada: fisioterapia específica, fortalecimento progressivo, eventualmente teleexercise (que tem evidência crescente em FBSS de pacientes idosos[6]).
- Medicações para componente neuropático: pregabalina, gabapentina, duloxetina, amitriptilina em doses adequadas.
- Abordagem psicoemocional: TCC, ACT, mindfulness pra lidar com o impacto da dor crônica.
Reoperação raramente é a primeira opção em FBSS. Estudos mostram que, com poucas exceções (recidiva clara da hérnia com déficit neurológico novo, instabilidade documentada com indicação clara de fixação), reoperar tende a piorar mais do que melhorar.
Alternativas antes de operar: o que vale tentar
Pra quem está com hérnia de disco e dor, mas ainda não operou, vale conhecer o leque de alternativas conservadoras bem feitas:
- Tratamento medicamentoso bem dosado: AINE em curso curto, analgésicos opioides fracos por tempo limitado se necessário, neuromoduladores se houver componente neuropático claro
- Fisioterapia específica: McKenzie, fortalecimento estabilizador, mobilização neural, técnicas adaptadas ao quadro
- Bloqueios peridurais: infiltração de corticoide via interlaminar ou transforaminal, com evidência sólida em radiculopatia aguda e subaguda
- Atividade física regular: caminhada, natação, hidroginástica, conforme tolerância. Movimento controlado é parte do tratamento, não inimigo
- Tratamento de comorbidades: sono, peso, controle glicêmico, abandono do tabagismo (que prejudica a recuperação tecidual)
- Componente psicossocial: reduzir catastrofização, retomar atividades, abordar fatores ocupacionais
Em paralelo, vale ler os posts sobre hérnia de disco em geral, sobre dor ciática, sobre lombalgia e sobre estenose do canal lombar pra entender o ecossistema de condições relacionadas.
Pra avaliação completa do seu caso, com olhar pro componente neuropático, miofascial, articular e psicoemocional, vale procurar um médico especialista em dor. Esse profissional é treinado pra montar plano integrado e indicar, ou contraindicar, a cirurgia com base em critérios objetivos. Quando a cirurgia é necessária, ela é encaminhada com clareza. Quando não é, evita-se a entrada na FBSS.

Referências científicas
- Liu C, Ferreira GE, Abdel Shaheed C, et al. Surgical versus non-surgical treatment for sciatica: systematic review and meta-analysis of randomised controlled trials. BMJ. 2023;381:e070730. Disponível em: https://pubmed.ncbi.nlm.nih.gov/37076169/
- Bailey CS, Rasoulinejad P, Taylor D, et al. Surgery versus Conservative Care for Persistent Sciatica Lasting 4 to 12 Months. Global Spine J. 2023;13(7):1856-1864. Disponível em: https://pubmed.ncbi.nlm.nih.gov/34732096/
- Gadjradj PS, Rubinstein SM, Peul WC, et al. Full endoscopic versus open discectomy for sciatica: randomised controlled non-inferiority trial. BMJ. 2022;376:e065846. Disponível em: https://pubmed.ncbi.nlm.nih.gov/35190388/
- Brinjikji W, Diehn FE, Jarvik JG, et al. MRI Findings of Disc Degeneration are More Prevalent in Adults with Low Back Pain than in Asymptomatic Controls. AJNR Am J Neuroradiol. 2015;36(12):2394-2399. Disponível em: https://pubmed.ncbi.nlm.nih.gov/26359154/
- Helm S 2nd, Harmon PC, Noe C, et al. Transforaminal Epidural Steroid Injections: A Systematic Review and Meta-Analysis of Efficacy and Safety. Pain Physician. 2021;24(S1):S209-S232. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33492919/
- Alizadeh R, Sharifzadeh SR. Telerehabilitation for failed back surgery syndrome in elderly patients. Front Public Health. 2023;11:1140506. Disponível em: https://pubmed.ncbi.nlm.nih.gov/37081949/
Quer agendar uma consulta? Fale com a Mariana, nossa secretária, pelo WhatsApp, ela vai te ajudar a encontrar o melhor horário.
Chamar no WhatsApp: (51) 98227-3888
Perguntas frequentes sobre cirurgia de hérnia de disco
Toda hérnia de disco vai precisar operar uma hora?
Não. A maioria das hérnias é assintomática ou tem sintomas que respondem ao tratamento conservador. Cirurgia é minoria dos casos: indicada em situações específicas (cauda equina, déficit motor progressivo, dor radicular refratária bem documentada). Hérnia em imagem não é destino cirúrgico.
A hérnia volta a aparecer depois de operada?
Pode haver recidiva no mesmo nível em 5 a 10% dos casos em 5 anos, dependendo do tipo de cirurgia e do paciente. Hérnias em níveis adjacentes podem aparecer ao longo do tempo, especialmente quando houve fixação. Por isso o cuidado pós-operatório com fortalecimento, peso e ergonomia é parte do tratamento.
Microdiscectomia endoscópica é melhor que cirurgia aberta?
RCT recente (PTED-Study) mostrou que a discectomia endoscópica transforaminal não é inferior à microdiscectomia aberta em desfechos clínicos, com vantagens em recuperação e estética. A escolha depende da experiência da equipe e do tipo da hérnia. Não há cirurgião que faz “as duas igualmente bem”; experiência específica conta muito.
FBSS tem cura?
Não no sentido de “voltar como era antes da cirurgia”. Mas tem tratamento e tem controle. Plano integrado de medicação, intervenções (bloqueios, radiofrequência, neuromodulação), reabilitação e abordagem psicoemocional pode reduzir significativamente a dor e devolver função em muitos pacientes. Não é situação sem saída, mas exige paciência e equipe preparada.
Bloqueio peridural com corticoide vai resolver minha hérnia?
Não vai “resolver” no sentido de fazer a hérnia desaparecer, mas pode reduzir significativamente a inflamação ao redor da raiz nervosa comprimida e aliviar a dor radicular por semanas a meses, criando janela pra fisioterapia. Tem evidência sólida (nível I em radiculopatia). Pode ser repetido conforme resposta.
Posso esperar, ou se eu demorar a hérnia piora?
Em quadros sem sinais neurológicos de alerta (sem déficit motor progressivo, sem cauda equina), pode esperar e tratar conservadoramente por 6 a 12 semanas, mesmo com dor importante. Estudos mostram que muitas hérnias regridem espontaneamente em meses, e uma parcela significativa dos pacientes melhora sem cirurgia. Demora não significa piora estrutural na maioria dos casos.
Plano de saúde aprova cirurgia fácil?
Geralmente exige documentação clínica e radiológica que justifique a indicação, e em muitos casos auditoria do plano. Isso pode parecer barreira, mas frequentemente é proteção contra cirurgia indicada sem critério. Quando a indicação é clara, a aprovação costuma sair. Quando há dúvida, o pedido é uma chance de revisar a indicação.
Artigo escrito pelo Dr. Ney Leal, CRM RS 27065 | RQE Anestesiologia 17031 | RQE Dor 41074. Médico anestesista especialista em Tratamento da Dor, SINDOR – Porto Alegre, RS. As informações têm caráter educativo e não substituem a consulta médica.
Conhece alguém que está com indicação de cirurgia de hérnia de disco e tem dúvida se realmente precisa operar? Compartilha esse texto. Saber dos critérios reais de indicação e do risco de FBSS pode levar a uma segunda opinião que evita uma cirurgia desnecessária.



